Os bloqueios nervosos ganharam aceitação generalizada como ferramentas para maximizar o controlo da dor perioperatória e crónica, minimizando o consumo de opiáceos. Os bloqueios interescalênicos guiados por ultrassom apresentam inúmeros benefícios e oportunidades para otimizar os cuidados em pacientes submetidos a cirurgias de ombro, braço ou cotovelo. Continue lendo para obter uma visão geral dos bloqueios de nervos e saber como a orientação por ultrassom pode aumentar muito os benefícios dos bloqueios interescalênicos e outros procedimentos perioperatórios.
Bloqueios nervosos: um pilar fundamental nos protocolos de anestesia sem opiáceos
O cenário - A pior crise de droga da história americana
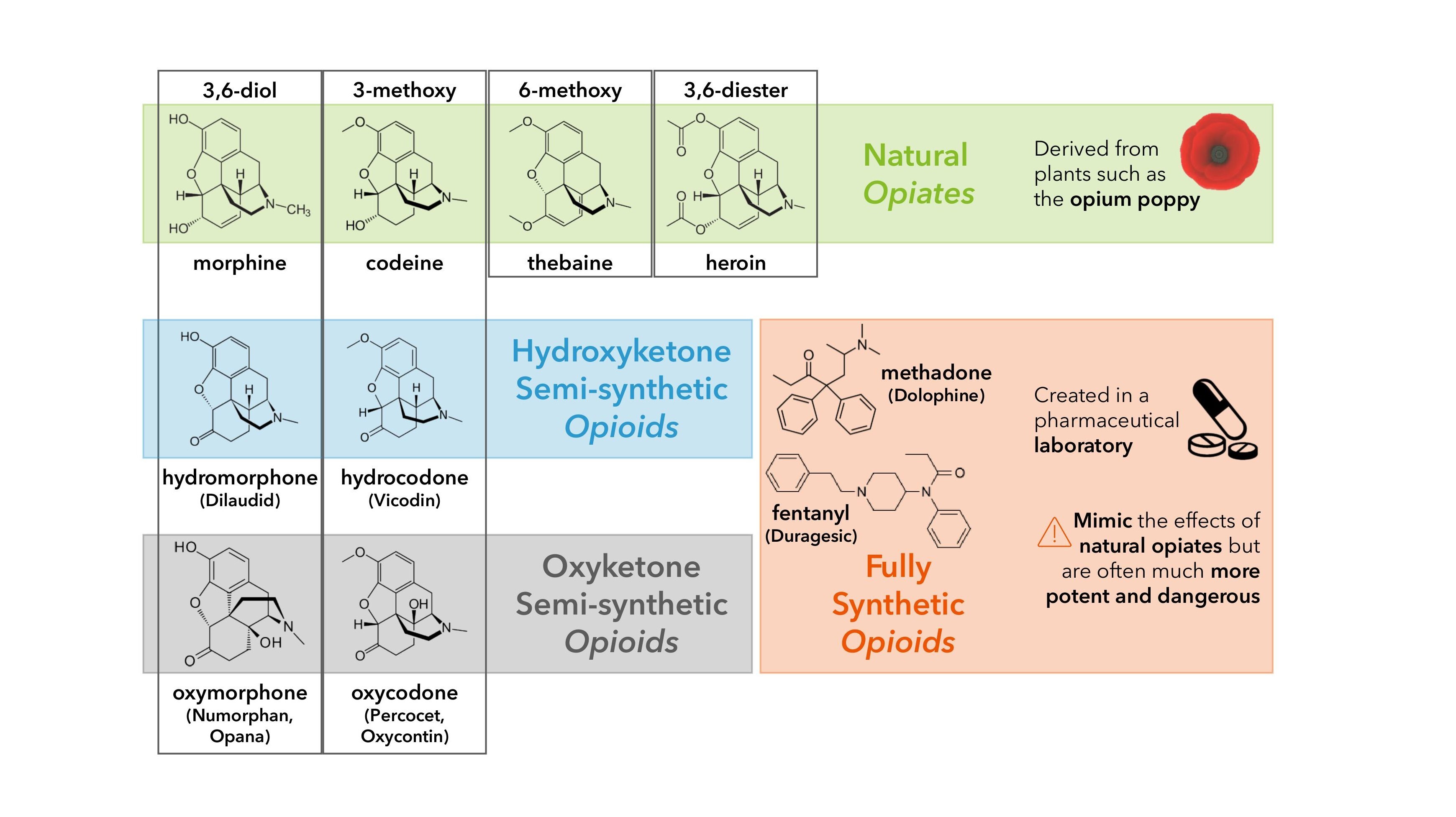
Os opiáceos naturais têm sido parte integrante das estratégias de tratamento da dor desde há milénios.1embora tenham sido originalmente introduzidos na anestesiologia cirúrgica como um agente adjuvante e sinérgico dos anestésicos voláteis no século XIX2,3a utilização de opiáceos sintéticos em doses elevadas durante a cirurgia não foi totalmente adoptada até à década de 1960.4 O final da década de 1990 trouxe um aumento acentuado das prescrições de opiáceos para o controlo da dor perioperatória, seguido da sua aceitação e utilização generalizadas para o tratamento da dor crónica.5
Este afluxo de opiáceos prescritos, que continua a aumentar substancialmente todos os anos,6 conduziu a uma vaga de dependência7 e a um aumento paralelo e constante das mortes por overdose.8 Apesar da controvérsia de longa data sobre o risco e a eficácia a longo prazo,9 os estudos demonstraram definitivamente que os medicamentos opiáceos podem conduzir à dependência numa questão de dias,10 e que ~25% dos doentes que recebem terapia opiácea a longo prazo se tornam dependentes.11 12 13 Desde 1999, mais de meio milhão de pessoas morreram de overdose de medicamentos envolvendo opiáceos prescritos e ilícitos.8 Com as mortes por overdose relacionadas com opiáceos a atingirem máximos históricos,14 a epidemia nacional de dependência de opiáceos foi declarada uma emergência nacional em 2017.15
Para muitos doentes com perturbações relacionadas com o consumo de opiáceos, o período perioperatório representa a exposição inicial e uma fonte importante de opiáceos prescritos não utilizados.16 As abordagens modernas procuram, por isso, reduzir o consumo de opiáceos em favor de protocolos multimodais de gestão da dor.17 Os bloqueios nervosos surgiram como uma opção atractiva nas estratégias de analgesia poupadora de opiáceos. À medida que os avanços tecnológicos melhoram a sua precisão, eficácia e segurança, a utilização de bloqueios nervosos continua a expandir-se, oferecendo um controlo superior da dor em vários procedimentos cirúrgicos e de gestão da dor.18 19
O que é um bloqueio do nervo?
Os bloqueios de nervos, ou bloqueios neurais, interrompem deliberadamente a transmissão de sinais que viajam ao longo de um nervo específico ou de um grupo de nervos para reduzir temporariamente ou eliminar a dor em partes específicas do corpo durante e após a cirurgia (por exemplo, anestesia de procedimento e analgesia perioperatória), bem como para o tratamento da dor crónica a longo prazo.20 Estes procedimentos oferecem um alívio imediato da dor que pode ser temporário (horas) ou duradouro (meses), dependendo da medicação e da técnica utilizada.
Que tipos de bloqueios nervosos existem?
Os bloqueios nervosos podem consistir em bloqueios simpáticos,21 em que os agentes anestésicos são injectados num nervo ou na sua proximidade para bloquear a dor; ou em neuroablação,22 que envolve a destruição orientada de um nervo ou plexo nervoso através de métodos químicos, térmicos ou cirúrgicos.
Dependendo do seu objetivo, os bloqueios nervosos são agrupados em 3 categorias principais:23
- Terapêutico: utilizado para tratar a dor crónica e várias condições ou lesões que envolvam nervos danificados, inflamados ou irritados.
- Diagnóstico: utilizado para identificar a origem da dor.
- Prognóstico: utilizado para determinar se uma solução permanente, como a cirurgia, seria uma estratégia bem sucedida de controlo da dor.
Bloqueios interescalénicos: desafios e oportunidades
Os bloqueios de nervos periféricos são atualmente um componente comum da analgesia multimodal para procedimentos cirúrgicos das extremidades superiores24 e inferiores25. Bloqueios interescalênicos26 têm como alvo o plexo braquial, uma rede de nervos que inervam o ombro e o membro superior, para fornecer anestesia cirúrgica densa e/ou analgesia perioperatória para procedimentos na clavícula distal, no ombro e no úmero proximal.
A orientação por ultrassom de bloqueios interescalênicos leva a melhores resultados para os pacientes
As imagens de ultrassom são cada vez mais utilizadas para guiar bloqueios de nervos periféricos e apresentam inúmeras vantagens em comparação com outras abordagens tradicionais. O ultrassom é uma modalidade de imagem segura, portátil e de fácil acesso que não apresenta risco de radiação ionizante. Permite a visualização em tempo real das estruturas neurais e circundantes, do avanço da agulha e da disseminação do anestésico local para maximizar o sucesso, reduzir o tempo de execução e minimizar as complicações27
Os bloqueios interescalénicos são normalmente realizados em condições estéreis na suite pré-operatória ou na unidade de cuidados pós-anestésicos com o doente ligeiramente sedado. A orientação por ultra-sons é utilizada para identificar corretamente as raízes do plexo braquial no interior do sulco interescalénico, ajudando a orientar a colocação da agulha e a evitar espaços intravasculares. Pode também ser utilizado um estimulador de nervos como complemento para confirmar a colocação, provocando contracções musculares no músculo adequado quando o nervo correspondente é estimulado. Uma vez confirmada a posição da agulha, é administrado um volume de anestésico local e a agulha é retirada. O doente pode esperar alívio da dor e sensação de peso no membro durante o período de ação do anestésico local, normalmente 4-24 horas.
Benefícios da orientação por ultrassom em bloqueios interescalênicos:
- Tempo de início mais rápido e duração mais longa, produz anestesia cirúrgica de forma mais fiável para o mesmo volume de anestesia local em comparação com a estimulação nervosa28
- Pode diminuir a incidência de paresia hemidiafragmática29
- São necessários menores volumes de anestésico local para um bloqueio eficaz30
- Pode reduzir o risco de lesões nervosas31
- A inibição do impulso nociceptivo pode diminuir a ocorrência de espasmos musculares após a mobilização no pós-operatório, o que pode contribuir para uma melhor recuperação funcional32
Quais são as suas limitações e riscos?
Independentemente da técnica ou do local do bloqueio, os riscos do bloqueio do nervo incluem punção vascular e hemorragia, lesão do nervo e toxicidade sistémica do anestésico local.
Os bloqueios interescalénicos são geralmente seguros. As complicações mais comuns incluem:
- Hemorragia ou infeção no local
- Bloqueio do nervo laríngeo recorrente
- Reação alérgica
- Síndrome de Horner - uma doença rara que provoca uma perturbação das vias nervosas do cérebro para a face e os olhos
- XXXHematomaXXX
Outras complicações raras mas graves incluem:
- Danos cerebrais permanentes
- Bradicardia (batimento cardíaco lento)
- Pneumotórax (colapso do pulmão)
- Hipotensão grave (tensão arterial baixa)
- Punção da artéria cartoide
A capacidade de seguir a ponta da agulha, avaliar a disseminação do anestésico local e manter uma aproximação cautelosa às raízes nervosas e às estruturas vasculares, proporcionada pela orientação por ultra-sons, é fundamental para reduzir o risco de complicações descritas acima, como a lesão nervosa ou a toxicidade do anestésico local.
Recursos adicionais
Saiba mais sobre a orientação por ultrassom e como ela pode aumentar muito os benefícios dos bloqueios interescalênicos e outros procedimentos perioperatórios no Sonosite Institute for Point-of-Care Ultrasound, um recurso educacional aprofundado fornecido exclusivamente aos clientes da Sonosite, onde você pode aprimorar seu conjunto de habilidades, monitorar seu progresso em cada curso e obter certificados de conclusão.
1. Rosenblum A, Marsch LA, Joseph H, Portenoy RK. 2008. Opióides e o tratamento da dor crónica: controvérsias, situação atual e direcções futuras. Exp Clin Psychopharmacol 16(5):405-16, PMID: 18837637, https://doi.org/10.1037/a0013628.
2. Torri G. 2010. Anestésicos por inalação: uma revisão. Minerva Anestesiol 76(3):215-28, PMID: 20203550.
3. James A, Williams J. 2020. Farmacologia básica dos opiáceos - uma atualização. Br J Pain 14(2):115-121, PMID: 32537150, https://doi.org/10.1177/2049463720911986.
4. Forget P. Anestesia sem opiáceos. Porquê e como? Uma análise contextual. 2019. Anaesth Crit Care Pain Med 38(2):169-172, PMID: 29775728, https://doi.org/10.1016/j.accpm.2018.05.002.
5. Rosenblum A, Marsch LA, Joseph H, Portenoy RK. 2008. Opióides e o tratamento da dor crónica: controvérsias, situação atual e direcções futuras. Exp Clin Psychopharmacol 16(5):405-16, PMID: 18837637, https://doi.org/10.1037/a0013628.
6. Guy GP Jr, Zhang K, Bohm MK, Losby J, Lewis B, et al. 2017. Vital Signs: Changes in Opioid Prescribing in the United States, 2006-2015 (Sinais vitais: alterações na prescrição de opiáceos nos Estados Unidos). MMWR Morb Mortal Wkly Rep 66(26):697-704, PMID: 28683056, https://doi.org/10.15585/mmwr.mm6626a4.
7. Zacny J, Bigelow G, Compton P, Foley K, Iguchi M, Sannerud C. 2003. Grupo de trabalho do College on Problems of Drug Dependence sobre o uso e abuso não médico de opiáceos sujeitos a receita médica: declaração de posição. Drug Alcohol Depend 69(3):215-32, PMID: 12633908, https://doi.org/10.1016/s0376-8716(03)00003-6.
8. Centros de Controlo e Prevenção de Doenças (CDC). 2021. Dados em linha abrangentes para investigação epidemiológica (WONDER). [Atlanta, GA: CDC, Centro Nacional de Estatísticas da Saúde. Disponível em http://wonder.cdc.gov [acedido em 27 de dezembro de 2022].
9. Benyamin R, Trescot AM, Datta S, Buenaventura R, Adlaka R, et al. 2008. Complicações e efeitos secundários dos opiáceos. Pain Physician 11(2 Suppl):S105-20, PMID: 18443635.
10. Shah A, Hayes CJ, Martin BC. 2017. Caraterísticas dos episódios iniciais de prescrição e probabilidade de utilização de opiáceos a longo prazo - Estados Unidos, 2006-2015. MMWR Morb Mortal Wkly Rep 66(10):265-269, PMID: 28301454, https://doi.org/10.15585/mmwr.mm6610a.
11. Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA. 2009. Comportamentos de consumo de opiáceos, saúde mental e dor - desenvolvimento de uma tipologia de doentes com dor crónica. Drug Alcohol Depend 104:34-42, PMID: 19473786, https://doi.org/10.1016/j.drugalcdep.2009.03.021.
12. Boscarino JA, Rukstalis M, Hoffman SN, Han JJ, Erlich PM, et al. 2010. Factores de risco para a toxicodependência entre doentes ambulatórios em terapia com opiáceos num grande sistema de saúde dos EUA. Addiction 105(10):1776-82, PMID: 20712819, https://doi.org/10.1111/j.1360-0443.2010.03052.x.
13. Fleming MF, Balousek SL, Klessig CL, Mundt MP, Brown DD. 2007. Perturbações relacionadas com o consumo de substâncias numa amostra de cuidados primários que recebe terapia diária com opiáceos. J Pain 8(7):573-82, PMID: 17499555, https://doi.org/10.1016/j.jpain.2007.02.432.
14. Hedegaard H, Miniño AM, Spencer MR, Warner M. 2021. Mortes por overdose de drogas nos Estados Unidos, 1999-2020 [PDF]. Centro Nacional de Estatísticas da Saúde (NCHS). Disponível em: https://www.cdc.gov/nchs/data/databriefs/db428.pdf [acedido em 2022 Dez 15].
15. Gostin LO, Hodge JG Jr, Noe SA. 2017. Reenquadrar a epidemia de opiáceos como uma emergência nacional. JAMA 318(16):1539-1540, PMID: 28832871, https://doi.org/10.1001/jama.2017.13358.
16. Soffin EM, Lee BH, Kumar KK, Wu CL. 2018. A crise dos opiáceos prescritos: papel do anestesista na redução do uso e abuso de opiáceos. Br J Anaesth 122(6):e198-e208, PMID: 30915988, https://doi.org/10.1016/j.bja.2018.11.019.
17. Ljungqvist O, Francis NK, Urman RD (Eds). Recuperação melhorada após a cirurgia: um guia completo para otimizar os resultados. 1ª ed. Suíça: Springer; 2020.
18. Joshi G, Gandhi K, Shah N, Gadsden J, Corman SL. 2016. Bloqueios de nervos periféricos no tratamento da dor pós-operatória: desafios e oportunidades. J Clin Anesth 35:524-529, PMID: 27871587, https://doi.org/10.1016/j.jclinane.2016.08.041.
19. McLott J, Stahel PF. 2022. Anestesia sem opiáceos: a próxima fronteira na segurança do doente cirúrgico. Patient Saf Surg 16(1):38, PMID: 36461121, https://doi.org/10.1186/s13037-022-00346-5.
20. Wiederhold BD, Garmon EH, Peterson E, et al. 2022. Anestesia de bloqueio do nervo. In: StatPearls [Website]. Treasure Island (FL): StatPearls Publishing. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK431109/ [atualizado em 2022, 26 de setembro].
21. Doroshenko M, Turkot O, Horn DB. 2022. Bloqueio do nervo simpático. In: StatPearls [Website]. Treasure Island (FL): StatPearls Publishing. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK557637/ [atualizado em 2022 Nov 17].
22. Gupta A, Earls B. Neuroablation Techniques for Pain Management (Técnicas de neuroablação para o tratamento da dor). Em: Banik RK (Ed), Anesthesiology In-Training Exam Review. Springer, Cham; 2022. https://doi.org/10.1007/978-3-030-87266-3_63
23. Levy BA. 1977. Diagnóstico, prognóstico e terapêutica dos bloqueios nervosos. Arch Surg 112(7):870-9, PMID: 880030, https://doi.org/10.1001/archsurg.1977.01370070084014.
24. Srikumaran U, Stein BE, Tan EW, Freehill MT, Wilckens JH. 2013. Bloqueios de nervos periféricos do membro superior no tratamento da dor perioperatória de doentes ortopédicos: seleção de exposição da AAOS. J Bone Joint Surg Am 95(24):e197(1-13), PMID: 24352782, https://doi.org/10.2106/JBJS.L.01745.
25. Stein BE, Srikumaran U, Tan EW, Freehill MT, Wilckens JH. 2012. Bloqueios de nervos periféricos das extremidades inferiores no tratamento da dor perioperatória de doentes ortopédicos: seleção de exposição da AAOS. J Bone Joint Surg Am 94(22):e167, PMID: 23172334, https://doi.org/10.2106/JBJS.K.01706.
26. Zisquit J, Nedeff N. 2022. Bloqueio interescalénico. In: StatPearls [Website]. Treasure Island (FL): StatPearls Publishing. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK519491/ [atualizado em 2022 Set 19].
27. Sites BD, Antonakakis JG. 2009. Orientação por ultrassom em anestesia regional: revisão do estado da arte através de cenários clínicos desafiadores. Local Reg Anesth 2:1-14, PMID: 22915860, https://doi.org/10.2147/lra.s3444.
28. Kapral S, Greher M, Huber G, Willschke H, Kettner S, et al. 2008. A orientação por ultra-sons melhora a taxa de sucesso do bloqueio interescalénico do plexo braquial. Reg Anesth Pain Med 33(3):253-8, PMID: 18433677, https://doi.org/10.1016/j.rapm.2007.10.011.
29. Liu SS, Zayas VM, Gordon MA, Beathe JC, Maalouf DB, et al. 2009. Um estudo prospetivo, randomizado e controlado comparando ultrassom versus orientação de estimulador de nervo para bloqueio interescalênico para cirurgia ambulatorial de ombro para sintomas neurológicos pós-operatórios. Anesth Analg 109(1):265-71, PMID: 19535720, https://doi.org/10.1213/ane.0b013e3181a3272c.
30. McNaught A, Shastri U, Carmichael N, Awad IT, Columb M, et al. 2011. Os ultra-sons reduzem o volume mínimo eficaz de anestésico local em comparação com a estimulação do nervo periférico para o bloqueio interescalénico. Br J Anaesth 106(1):124-30, PMID: 21059701, https://doi.org/10.1093/bja/aeq306.
31. Szerb JJ, Greenberg JL, Kwofie MK, Baldridge WH, Sandeski RE, et al. 2015. Confirmação histológica da posição da ponta da agulha durante o bloqueio interescalênico guiado por ultrassom: uma comparação aleatória entre a abordagem intraplexus e a periplexus. Can J Anaesth 62(12):1295-302, PMID: 26335906, https://doi.org/10.1007/s12630-015-0468-y.
32. Héroux J, Belley-Côté E, Echavé P, Loignon MJ, Bessette PO, et al. 2019. Recuperação funcional com bloqueio de nervos periféricos versus anestesia geral para cirurgia do membro superior: um protocolo de revisão sistemática. Syst Rev 8(1):273, PMID: 31711533, https://doi.org/10.1186/s13643-019-1204-4.

